

病史及检查目的:
患者男性26岁,因“诊断皮肌炎17月,间断咳嗽伴发热8月,加重10天”入院。患者17个月前诊断皮肌炎,予激素及免疫抑制剂治疗,8个月前出现发热、咳嗽,抗感染治疗未见明显好转,查胸部CT提示双肺下叶肺间质病变,予激素冲击、免疫抑制剂及丙种球蛋白治疗后,症状好转;10天前再次出现发热,体温39.3℃,伴咳嗽及双上肢肌肉疼痛。既往史:4月前出现右上臂肿物伴压痛,外院穿刺积液培养阴性(具体不详)。实验室检查:血常规:淋巴细胞绝对值:0.7×109/L(参考值:1.1~3.2×109/L),淋巴细胞百分比10.7%(参考值:20%~50%);CD4+T淋巴细胞绝对数:338/ul(参考值:550~1440/ul);ESR:19mm/h(参考值:0~15mm/h),CRP:41.56mg/L(参考值:<8 mg/L);病原学检查:PPD、T-SPOT(+),血培养、CMV、EBV、G实验、GM实验、衣原体、支原体、军团菌抗体(-);肿瘤标志物正常。超声检查提示:右肩部浅筋膜及肌层肿胀,血流增多,考虑炎性病变。为协助诊断发热病因,行PET/CT显像(图1)。
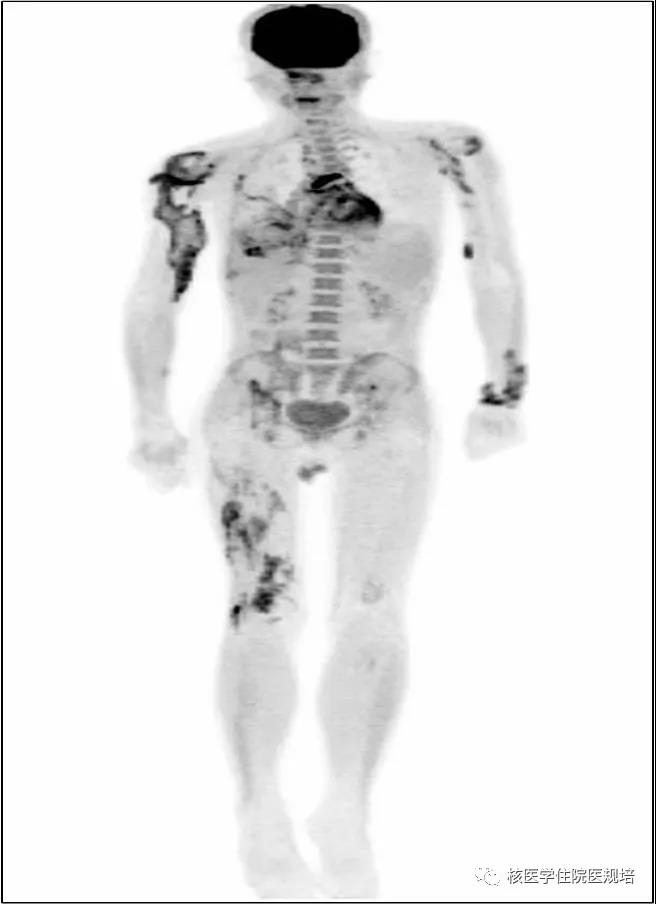
图1
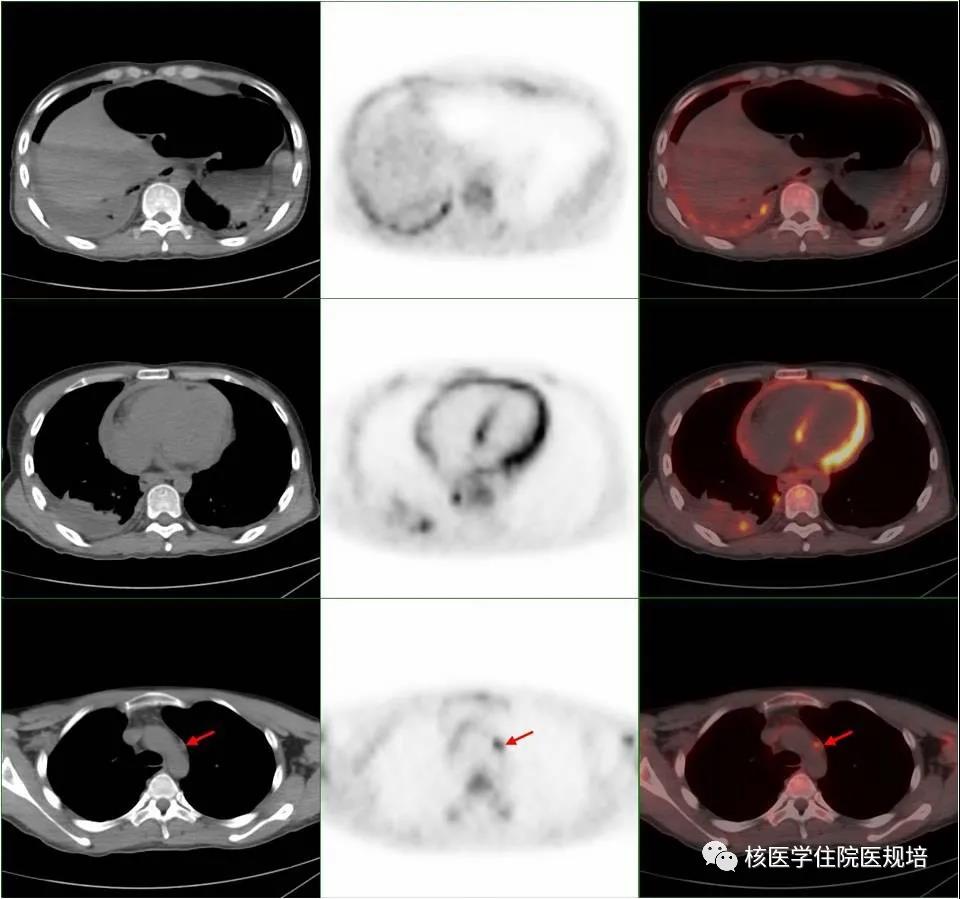
图2
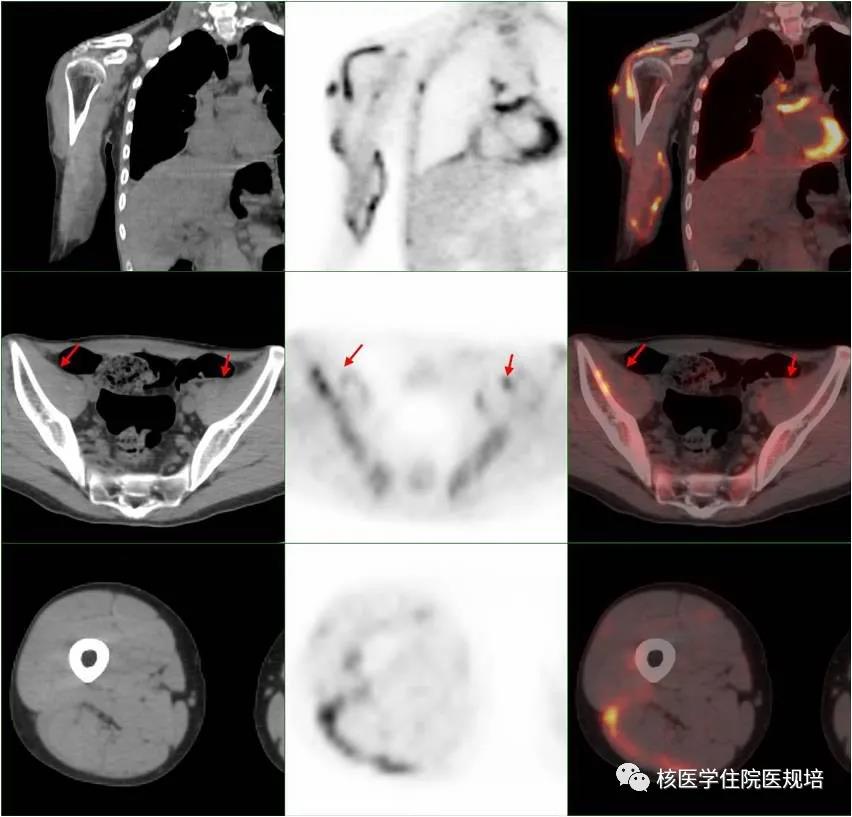
图3
检查所见:
18F-FDG PET/CT检查示:双肺纹理增重,双侧胸膜增厚,其中右侧胸膜可见多发条片状、结节状FDG摄取增高灶(SUVmax:6.3),右侧胸腔及叶间可见积液,伴FDG摄取增高(SUVmax:1.7);心包增厚,其内可见液体密度影,伴FDG摄取明显增高(SUVmax:11.5);纵隔内可见散在FDG摄取增高小淋巴结(SUVmax:4.9),边界清,呈长椭圆形,大者短径约0.9cm(图2)。全身肌肉及皮下(双上臂、左前臂肌肉、双侧腰大肌及髂腰肌、右大腿肌肉)可见多发点、片状FDG摄取增高灶(SUVmax分布在:2.6-7.8),部分病灶CT相应部位可见片状、结节样低密度影,其中右肩关节可见多个囊性包块形成,大者范围约4.3×3.2×14.0cm(图3)。脾脏FDG摄取程度与肝实质相当,平扫CT未见异常结构改变;富含红骨髓区骨FDG摄取弥漫性增高(SUVmax:3.5),相应部位CT未见明确骨质密度异常。扫描野内其余部位未见明显异常。
检查意见:
1.扫描野内多发FDG代谢增高灶,累及胸膜、心包、淋巴结、多发软组织及肌肉,同时伴右侧胸腔积液和心包积液,考虑感染性病变(结核?)可能性大,建议右上臂病变组织病理学检查
2.富含红骨髓区骨髓及脾脏FDG代谢增高,考虑与全身炎症反应相关
最终临床诊断:
患者随后行胸腔穿刺及右上肢病变穿刺。胸水为血性渗出液,ADA明显升高;右上肢病变穿刺出浓稠液体(图4),结核分支杆菌利福平耐药基因检测(gene-Xpert)阳性;最终诊断临床考虑为结核性胸膜炎、结核性心包积液、结核性肌炎伴脓肿形成。
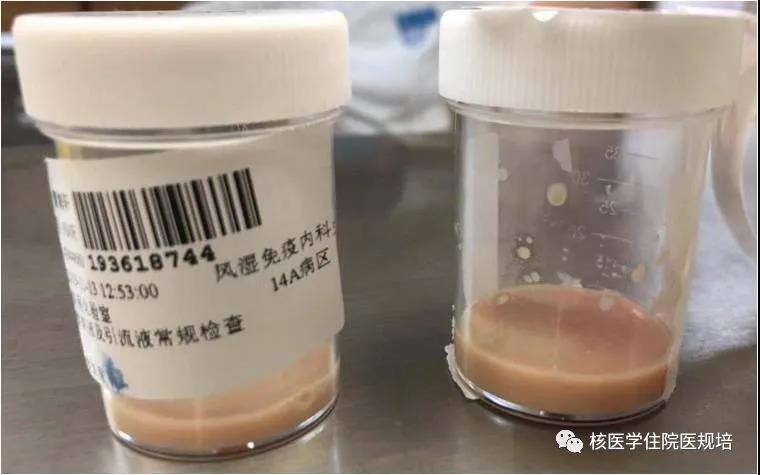
图4
病例相关知识及解析:
结核是一种多器官、多部位累及的干酪性肉芽肿性病变,主要累及肺部,肺外结核以骨关节、淋巴结、浆膜腔结核及脏器结核多见,而肌肉系统受累导致的结核性肌炎可能是最少见的肺外结核性病变之一,国外有研究发现其仅占结核患者的0.0026%,但在亚洲有研究报道其占结核患者的1.8%。引起结核性肌炎可能的原因为肌肉的缺氧、高乳酸状态和淋巴组织及网状内皮细胞的缺失。结核性肌炎常见于免疫力低下的患者,如合并艾滋病、糖尿病、结缔组织疾病的患者,或使用激素、免疫抑制剂、生物制剂等药物的患者。病变可累及几乎所有部位的肌肉,常见部位为下肢和骨盆肌群,上肢、胸壁及腹壁肌肉群的受累也有报道。结核性肌炎的感染路径一般包括周围组织扩散、淋巴结播散和血行感染,医源性感染如注射或穿刺后导致的病例也有报道。此类患者常隐匿起病,可表现为发热、局部包块、皮疹、肌痛、肌无力等,可伴全身其他脏器的结核病变,也可为单发[1]。
有研究认为肌肉系统结核感染发病过程可分为3个阶段:第1阶段可表现为发热、肌痛和肌肉软组织肿胀,而这一阶段早期脓肿尚未形成,明确诊断非常困难;第2阶段可能发生在起病10天到21天后,表现为发热、肌肉压痛及白细胞升高,局部可能穿刺出脓液;第3阶段时,病情进一步加重,可表现为全身性的结核中毒症状和菌血症,有研究认为其终末期病死率可高达10%[1]。PPD试验和T-SPOT试验结果可能有助于诊断,但并非所有患者均阳性。局部B超检查多提示局部肿物为低回声或不规则回声,可以为肌肉结核的诊断及鉴别诊断提供帮助。X线检查有助于明确骨质及关节受累情况,多数肌肉结核患者无骨质及关节破坏。CT检查主要表现为软组织肿块影,对疾病提示作用有限。肌肉结核的诊断主要依靠组织活检病理诊断及病原学诊断,包括诊断性穿刺脓液、病变组织切开引流等,主要通过抗酸染色、PCR鉴定和结核菌培养等方法明确诊断[1] 。
肌肉结核的18F-FDG PET/CT显像文献报道较少。有研究显示PET显像可表现为受累肌肉FDG代谢弥漫不均匀增高,对于有“冷” 脓肿形成的软组织结核可出现周边中等放射性浓聚,而中央干酪坏死区呈放射性减低区的特异表现[2]。然而,当临床表现不典型的患者以发热待查(FUO)而接受18F-FDG PET/CT检查时,通过对病变受累部位及解剖与代谢特点的大视野显示,可帮助人们了解病变的生物学特征,从而使诊断线索更加清晰。同时,18F-FDG PET/CT还可指引适宜的活检部位。这些无疑有效地帮助临床确立最终诊断。
我国为结核高发地区,对于既往有结核病史及接触史,有免疫系统疾病且有服用激素史的高感染风险的患者,当出现不明原因发热时应积极鉴别结核,减少误诊。本例患者有结缔组织病及免疫抑制剂使用史,持续发热伴有肌痛,而常规抗感染效果不佳,实验室检查提示PPD、T-SPOT阳性,PET/CT表现为全身多系统受累并伴有FDG代谢增高,以软组织肌肉为著,这些均可成为诊断结核的证据。
参考文献: